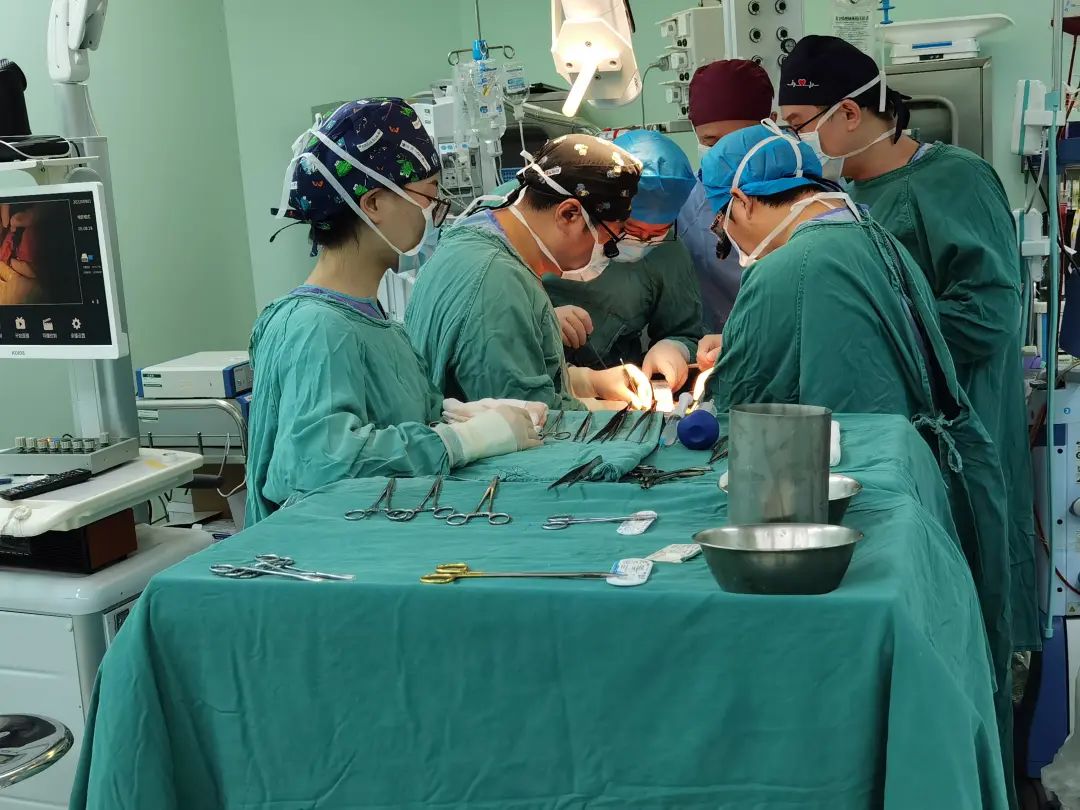
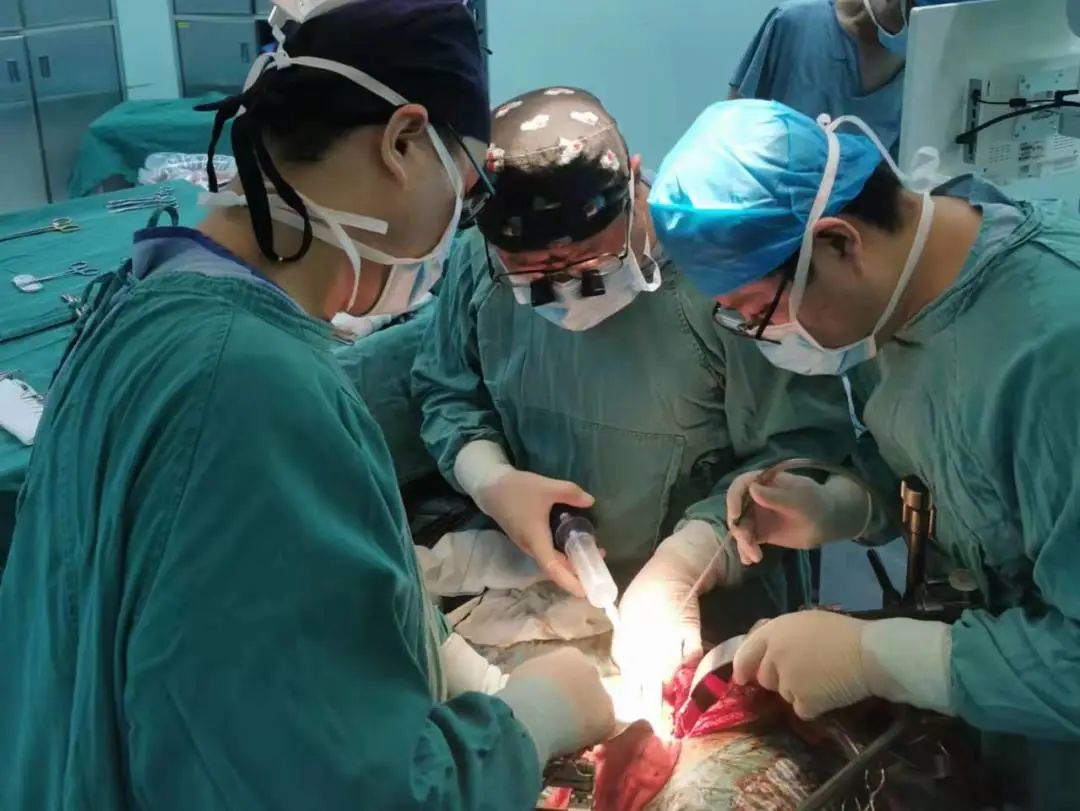
2022-08-19
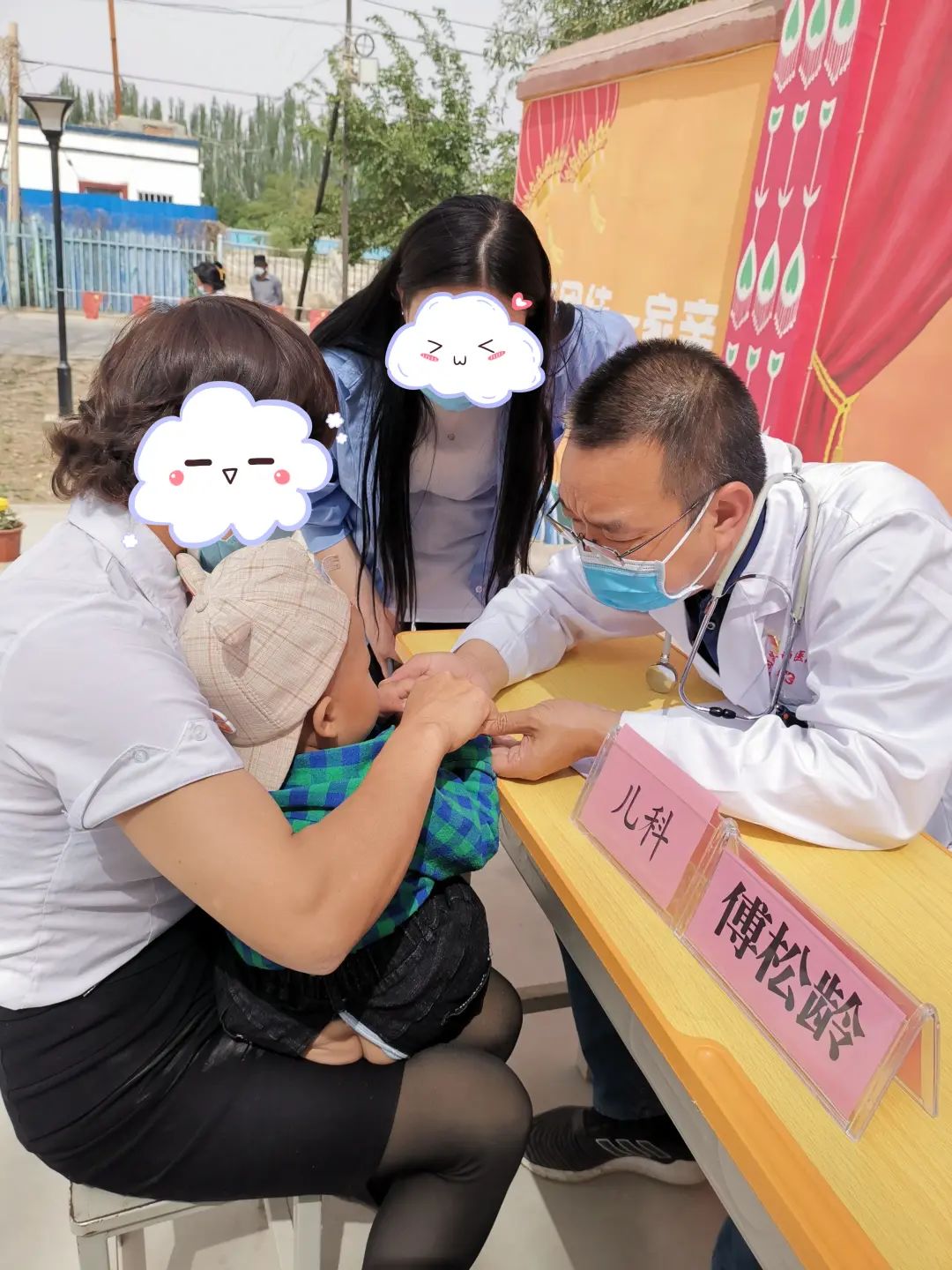
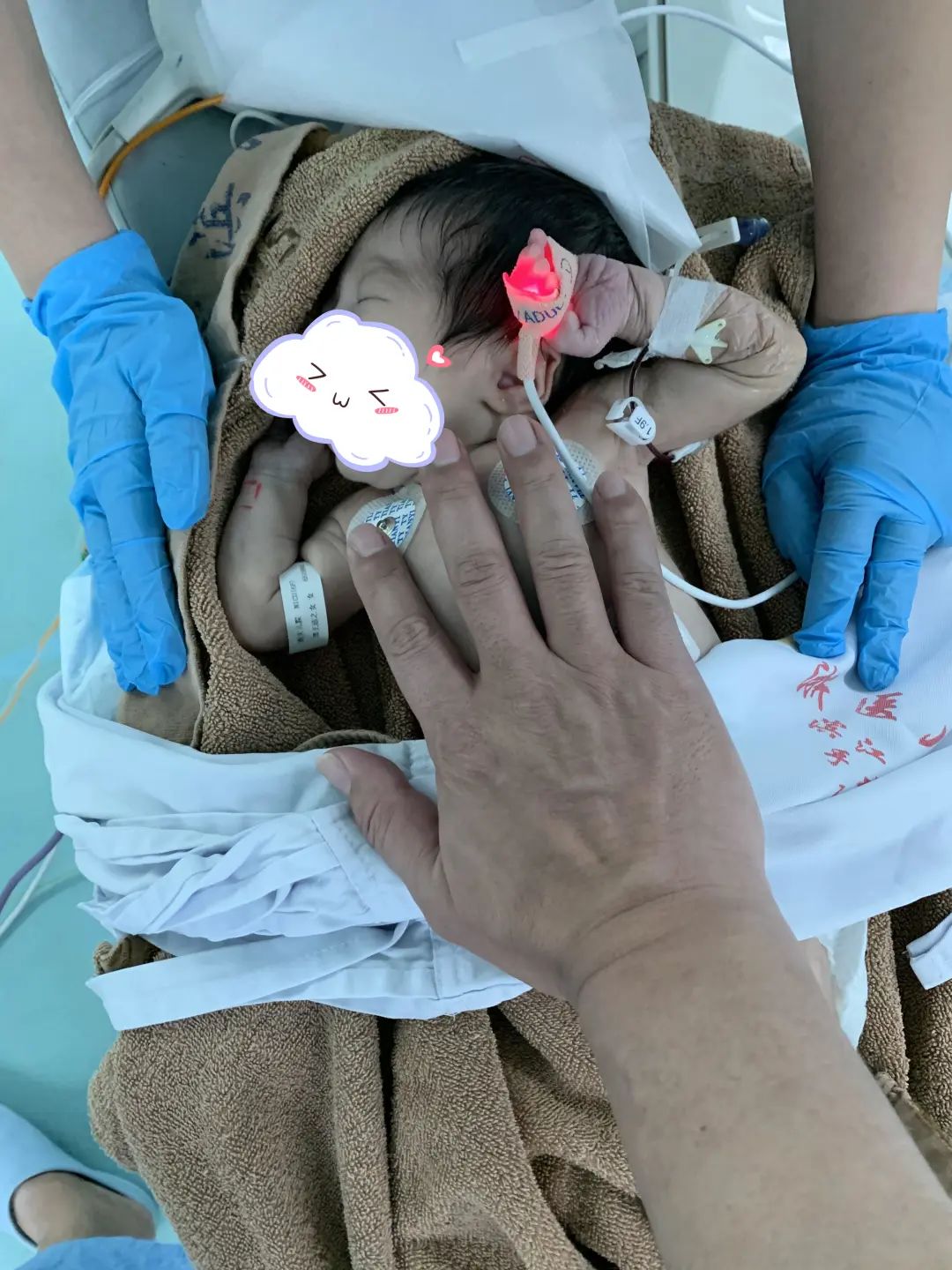
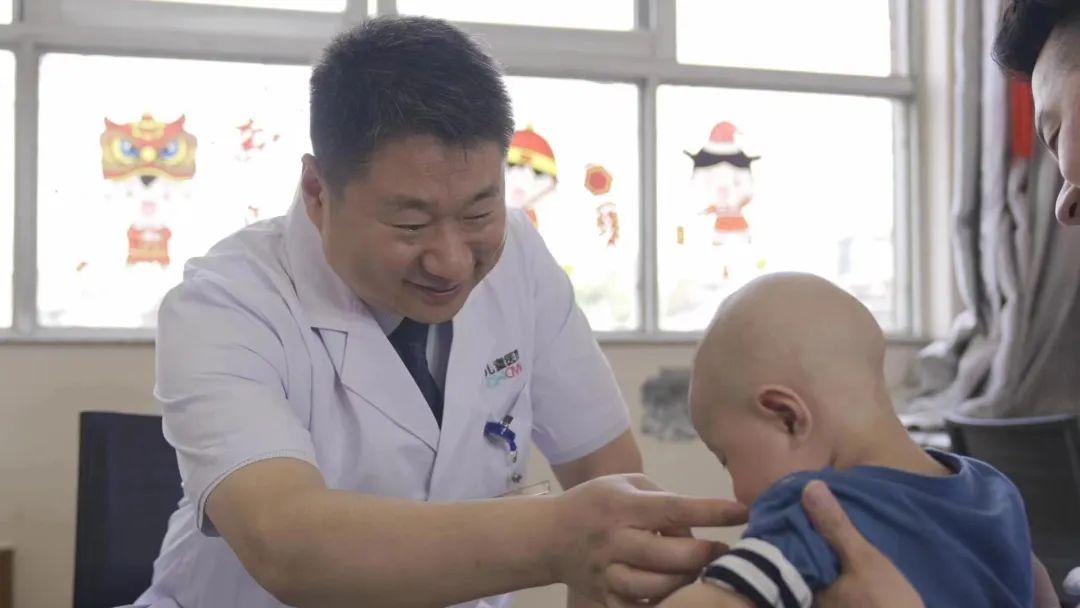
中国医师节 2022.08.19 14岁的大孩子,因急性阑尾炎入院。在进行腹腔镜下阑尾切除术时,仅清理化脓积液就超过600ml。 “基本上整个肚子里都是积液,孩子送到急诊的时候几乎是半休克状态,发展成这样是因为前期被当成肠胃炎治了许久。”首都儿科研究所附属儿童医院(以下简称“首儿所”)普通(新生儿)外科主治医师叶茂对这个病例记忆深刻,是因为十几岁的孩子急性阑尾炎前期被误诊的概率非常小。 病程发展较快、患者不能主诉、早期症状有相似性……儿科诊疗从来都不是“缩小版”的成人科,儿童疾病发展与代谢有其特殊规律。 我国儿童医疗量少质低、退出率高、东西部不均衡等特点很明显。基层医院的儿科医生缺乏,甚至很多综合性大医院的儿科都只有内科。 儿科发展是近年来“三医改革”中总绕不开的一个话题,而关于儿科发展的千头万绪,又往往最终都指向人才的问题。 今天是中国医师节,我们在这个特别的日子和几位儿科医生聊了聊,听到了很多在这个被他们戏谑作“千万别干”科室的故事。 “感同身受” 叶茂在研究生阶段选择了儿科,这几乎是现在国内儿科青年医生们从业的统一路径。 1999年,儿科专业停止本科招生,寄希望于更多医学生能先从“大临床”历练后在更高层次深造时再向细分专业发展。 而事实上,根据相关统计,从1999年到2015年,我国儿科医生16年间仅增加约5000人。2013年参加工作的叶茂,就是其中一员。 叶茂选择儿科的理由很简单,因为在本科临床实习时在儿科轮转得最久,被评价为“有耐心”。耐心,恰是儿科医生从业最需要的特质之一。 在首儿所工作之初,叶茂感受到和他在综合医院儿科实习时完全不同的压力。“当年儿科医疗水平的区域差异比现在大。到北京看病的孩子,很多都是地方上看不了,甚至看出了问题的。”叶茂说,“我应该也是科室帮家长申请爱佑慈善基金会救助最多的医生。” 综合医院的超声影像检查多以成人为主,如果缺少对儿童疾病临床表现的认知,见的病例少,就容易出现误诊。 让叶茂记忆深刻的14岁急性阑尾炎患儿就是如此。 “很多新生儿的外科疾病都是先天性的发育畸形,发病在刚出生没多久,孩子不可能跟你说哪里不舒服,家长也是刚当爸妈更搞不清楚。就要靠医生精细的查体,以及和家长的充分沟通去判断病情。” 从一个个病例中积累出的经验,会让医生成长得很快。叶茂也感叹,自己很幸运职业起步是在首儿所这样能接触相对丰富病例的儿童专科医院。 而对于很多综合医院、基层医院的儿科医生而言,他们缺的就是这样的机会。 大量的病例积累,自然伴随着高强度的接诊量。叶茂正好经历了2016年“二胎政策”全面推行后儿科诊疗缺口最大的一段时间,彼时叶茂又刚刚有了自己的孩子。 “那个阶段挺难的,陪孩子的时间几乎没有。”不过身份的转变,让叶茂更能体会到老师说的“要把病人当成自己的孩子去对待”的教导,“和看病孩子家长的感同身受会更直接。” 2019年,叶茂在调节治疗仪器 也是在2016年,沉寂17年的儿科本科专业招生工作正式恢复,高校重新定向培养儿科医生。 “半路出家” 和叶茂的从业之路不同,首都医科大学附属北京安贞医院(以下简称“北京安贞医院”)小儿心脏外科副主任医师曹跃丰是从一名普通的外科医生“半路出家”到儿科的。 2007年参加工作后,曹跃丰在阜外心血管医院的成人心外和小儿心外间轮转,这也是阜外医院作为国家心血管中心对医生在专科领域全面培养的特点。 2012年工作调动至北京安贞医院后,曹跃丰才算完全进入小儿心脏外科。这样的职业发展路径,很符合国外从有从业经验的临床医生中选拔儿科医生的方式。 2019年,曹跃丰在北京安贞医院进藏先心病义诊筛查中,为孩子进行心脏彩超检查 儿科的手术,往往对医生的“手艺”要求会更高。成人心脏手术操作空间很大;而儿科心脏手术,就要求医生在狭小的手术空间完成更精细的操作。 和叶茂在面对新生儿家长时的感受一样,曹跃丰对很多家长的初诊印象就是“慌的”,又因为是心脏问题,家长可能“更愁”。 “很多年轻的家长,刚结婚买了房,要了孩子,孩子出生不久就需要手术,确实没什么积蓄。甚至有家长可能会因为没钱而选择放弃。” 曹跃丰接诊过一个妈妈带着女儿来看病的案例,安排好了住院后,他多问了一句“孩子爸爸呢?”妈妈就掉了眼泪。因为夫妻俩给孩子看病前后花了不少钱,家底基本掏空,爸爸想放弃,妈妈坚持要治,俩人正在闹离婚。 术前谈话时,在曹跃丰的坚持下,妈妈把爸爸叫来了。曹跃丰和爸爸沟通了很久,确认家庭的裂痕还是出在经济问题上。 曹跃丰一边讲孩子愈后的良好,一边帮孩子申请了爱佑慈善基金会的医疗项目救助,在医保报销和医疗救助之下,孩子顺利治愈出院,“几乎没花什么钱”。半年后的复查,夫妻俩一起带着女儿来了。孩子妈妈悄悄告诉曹跃丰:“我们俩复合了。” 曹跃丰随队到西藏日喀则市昂仁县进行先心病儿童义诊 “虽然这不是沟通病情,但儿科医生确实要在和家长沟通上多花更多的功夫,甚至有时候和看诊的时间对半分。”儿科的医患矛盾突出,有时候是家长“关心则乱”,更多的是高压下的“真诚沟通”和“相互理解”出了问题。 “豁然开朗” 儿科医生要面对的,永远都是一整个家庭。 如果把青年儿科医生的成长比喻成“打怪升级”,到了中年可以担当“团战”中的首脑时,要面对来自一个孩子和背后整个家庭的压力依旧有增无减。 今年是浙江大学医学院附属儿童医院(以下简称“浙大儿院”)心血管内科副主任医师傅松龄参加工作的第21年。同样是治疗先心病,傅松龄的内科会通过微创介入的方式进行。 傅松龄在和团队研究患儿病历 过去两年,傅松龄参加了对口援疆工作。从全国领先的儿童专科医院到新疆阿克苏地区一家综合医院的儿内科,“体验完全不一样,尤其是基层对儿科病种的认知都很难和我们对齐,更不要说发展更细的亚专科了。” 在这样的差距下,傅松龄形容自己是“胆子很大”地把先心病介入手术在阿克苏开了起来。 做了几个月的准备,傅松龄准备的第一例手术患者却“失联”了。“筹备了三个病例,有两个家长后来都没有来。最后成功手术的这个孩子,我给他家长充了两次话费才联系上,但家长还是有顾虑。”顾虑的主要原因有两个,一是对先心病不了解,二是没钱。 傅松龄在阿克苏地区进行下乡义诊 之后,傅松龄多次请同事帮忙联系与浙大儿院有常年合作的爱佑慈善基金会,在阿克苏地区开创了先心病患儿在本地治疗得到慈善救助的先例。 解决了费用问题,傅松龄才顺利完成了他援疆的“首战”,到结束援疆时,傅松龄在阿克苏共完成了120台先心病介入手术。 最近,他刚刚做了职业生涯中首次在ECMO(体外膜肺氧合)下进行的介入封堵。在浙大儿院心脏中心的大讨论上,这是个几乎被“判死刑”的病例,在外科Fontan手术(肺动脉下心室旷置术)后,孩子恢复情况不理想,ECMO一直撤不掉。 外科的主刀医生请傅松龄通过介入手段去封堵一个术中为了减压留下的孔。“在操作指南中都是不建议去这么做的,但所有的路都走不通了,家长决定了,我愿意冒这种以前不会冒的风险。”封堵之后,这个孩子依旧难熬了一段,但最终还是撤下了ECMO,前几天已经顺利出院了。 傅松龄为新生儿完成介入手术 “在儿科经常会感慨,新生命的力量还是顽强的。”傅松龄说,“儿科医生的青年阶段很难,和同龄其他科室的医生比会有一段‘眼见同辈上青云’的时候,过来了就会豁然开朗。” “感同身受” 重庆医科大学附属儿童医院(以下简称“重庆儿童医院”)是西南地区唯一一家有器官移植资质的儿童专科医院。 肝胆外科的副主任李英存,是参与该院器官移植队伍创建的初始成员。2000年参加工作,2006年从普外科中选拔成为重庆儿童医院组建肝胆外科的人选,并开始器官移植的学习。 李英存在与患儿及家长进行问诊 不同于成人的肝移植针对肝脏肿瘤、肝炎后硬化的治疗,儿童医院开展肝移植,主要解决先天性胆道闭锁导致的胆汁性肝硬化。 这是一种出生后不久发生的胆道梗阻性疾病,患儿很快发生胆汁性肝硬化而不得不行肝移植治疗。(儿童肝移植适应证还包括其它终末期肝病或肝脏遗传代谢性疾病。) 儿童肝移植相比于成人肝移植,被称为复杂肝移植,主要是因为儿童的组织纤细、脆弱,血管吻合是一个非常大的难题。 “一些成人肝胆外科的医生,对于在5公斤重的小年龄儿童身上开展肝移植手术,都是不愿意面对的。”在16年前,刚刚工作五六年的李英存从开始儿童肝移植学习和实践起,就肩负着很大的挑战。 李英存和团队正在手术中 面对家长的沟通,是留给李英存更大的难题。 很多孩子要移植,往往决定的都比较突然,有些是第一次就医就发现已经肝硬化了,必须尽快移植,留给家长考虑的时间不多。 而器官移植术之前,需要和家长进行伦理、治疗方式等多轮的谈话沟通,亲体移植要进行配型准备,对年轻的家长无疑是一轮轮的难关考验。 在这个准备过程中,会发现每个家庭都有不一样的故事,但家长救孩子的心是一样的。有一个让李英存佩服的年轻爸爸,孩子出生后不久就确诊了胆道闭锁,检查后就面临要移植治疗的问题。 做好了准备,妈妈去捐肝,一检查才发现妈妈患有一个妇科的肿瘤,也要马上做手术。家里没有老人帮衬,年轻的爸爸一边要挣钱,一边要给小孩治病,一边还要孩子妈妈治病。最终,爸爸捐了肝,孩子恢复得很好。 李英存在向患者家属介绍病情 也许是因为自己年轻时有敢拼的闯劲儿,李英存现在经常鼓励团队里的年轻医生要勇立潮头。 “尤其是现在医疗观念处于变革期,儿科对于精准和微创的需求越来越凸显,这给了年轻医生很大机会去实现自我提升,而不是像原来要论资排辈地发展。我们很多年轻医生技术过硬,开展微创手术的效果有可能比他的老师还要好。” “功不唐捐” 《中国卫生健康统计年鉴(2021)》中显示,截至2020年,我国儿科医生数量约16.8万人,占全国医院420多万医生总数的4%。对照第七次人口普查数据中0~14岁儿童2.5亿的数量,大致测算,每千名儿童拥有的儿科执业(助理)医师数仅有0.66 名。这一数字相比于发达国家仍有较大差距。 2021年,国家卫生健康委发布了《关于贯彻2021-2030年中国妇女儿童发展纲要的实施方案》。再次提出,到 2030 年,每千名儿童拥有儿科执业(助理)医生达到1.12名、床位增至3.17张。补上儿科医生的缺口,提升基层儿童医疗服务的质量,依然是儿科发展中的重难点。 一场儿童心脏手术 与儿童专科医院相比,很多基层医院的儿科不仅仅是差在医生的数量上,更多是像傅松龄所直接感受到的“质”和“深度”的差距,注重对儿科病种的初诊能力的提升就很重要。 已经回到杭州快一年的傅松龄,还会坚持抽出时间和远在4000公里外新疆阿克苏的三个“徒弟”沟通,希望他们能成长得更快,能担负起南疆先心病诊疗水平提升的重任。 李英存作为学科带头人,近几年也在更多发挥重庆儿童医院作为西南区域儿童医疗中心的“头雁效应”,在与其他省份的儿童医院联合建设、基层儿科医生培训上多下功夫。 叶茂在这个医师节的心声,是希望产、儿科能够有更多的联动,儿科医生能尽早介入进行新生儿疾病的治疗。在曹跃丰看来,小儿先心病的诊疗发展一定程度上能代表我国儿科发展的下一步。 近十年来,很多基层医生从不能发现先心病到能够初步诊断并向上转介;一些医疗资源欠发达地区,通过优质资源的下沉能让更多孩子在本省完成手术;重症、急症、疑难杂症会到一线城市治疗。 而对于更多的儿童疾病,都需要有这样一步步推进的阶段,儿科医生和家长能够站在一起,才终会功不唐捐。 在儿科,医生帮助家庭困难的患儿和家庭申请慈善医疗救助是常规性的操作,在儿科医生看来,他们一点儿也不认为这是一项额外的工作。 爱佑慈善基金会儿童医疗救助项目采用定点医院合作模式,截至目前已救助超过77,000名困难家庭大病患儿。 本文内容来自腾讯医典,未经授权请勿转载